Mala praxis en el tratamiento farmacológico: un riesgo ubicuo
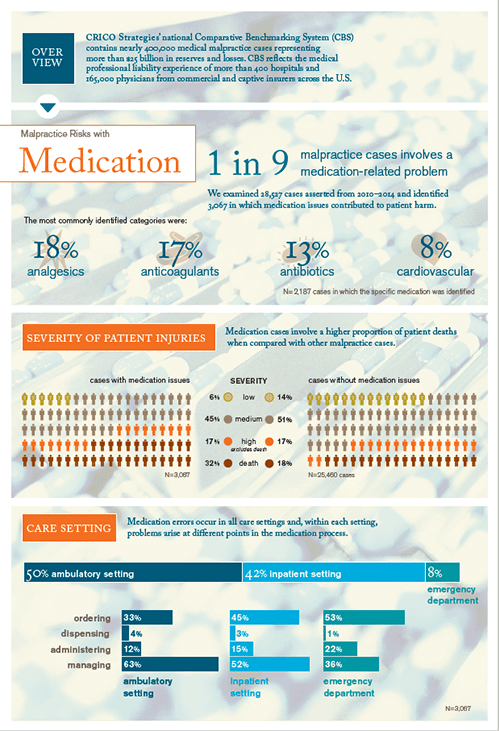
Una alergia no tenida en cuenta, la incorrecta selección del tratamiento o la administración de una dosis equivocada de un fármaco son algunos de los casos de mala praxis relacionada con la medicación que pueden producirse en la atención de los pacientes y comprometer su seguridad. Según los resultados del informe “Medication-related Malpractice Risks” realizado por CRICO Strategies, 1 de cada 9 casos de mala praxis médica en Estados Unidos tiene que ver con errores en la medicación.
 La decisión de empezar o continuar un tratamiento es un proceso rutinario para los profesionales sanitarios. Algo que sucede a diario en millones de consultas, hospitales, quirófanos y ambulancias. Los médicos encargados de decidir el tratamiento de un paciente y el resto de profesionales relacionados con su correcta dispensación, administración y seguimiento están perfectamente formados para ello y realizan esta tarea decenas de veces en un día durante toda su carrera. Pero la experiencia y la rutina no impiden que se produzcan errores humanos, técnicos o del sistema.
La decisión de empezar o continuar un tratamiento es un proceso rutinario para los profesionales sanitarios. Algo que sucede a diario en millones de consultas, hospitales, quirófanos y ambulancias. Los médicos encargados de decidir el tratamiento de un paciente y el resto de profesionales relacionados con su correcta dispensación, administración y seguimiento están perfectamente formados para ello y realizan esta tarea decenas de veces en un día durante toda su carrera. Pero la experiencia y la rutina no impiden que se produzcan errores humanos, técnicos o del sistema.
De hecho, el manejo del tratamiento farmacológico de un paciente es cada vez más complejo. El proceso de medicación consta de seis fases (aunque en este estudio solo se hayan considerado cuatro de ellas): la selección y adquisición, la prescripción, la validación, la dispensación, la administración y la monitorización. Por eso, es esencial que haya un compromiso firme con la comunicación y la coordinación para prevenir errores en el tratamiento, daños al paciente o acusaciones de mala praxis.
El informe de CRICO Strategies ha analizado los datos de 28.527 casos de mala praxis médica en Estados Unidos entre 2010 y 2014. De ellos, 3.067 estaban relacionados con errores en la medicación de los pacientes. Los profesionales sanitarios que con mayor frecuencia estuvieron involucrados en estos acontecimientos fueron los médicos de atención primaria (22%) y las enfermeras (13%). Casi la mitad de los fármacos relacionados con los errores fueron analgésicos (18%), anticoagulantes (17%) y antibióticos (13%).
Los errores relativos a la medicación ocurren en todos los ámbitos asistenciales: ambulatorio (50%), hospitalario (42%) y de urgencia (8%) y en todos los pasos del proceso de medicación. Sin embargo, hay que señalar que en un 11% de los casos el paciente experimentó fallos en varios de los pasos del proceso de tratamiento farmacológico, lo que demuestra la ubicuidad del riesgo de error. Pero si tuviéramos que destacar un dato es que los casos de mala praxis en el tratamiento farmacológico implican un mayor porcentaje de muertes (32%) que aquellos no relacionados con la medicación (18%).
Los resultados de este informe demuestran la importancia de analizar los datos de mala praxis y ponen sobre la mesa las oportunidades para reducir los riesgos en seguridad del paciente relacionados con el proceso de medicación. Porque aunque haya una tasa relativamente baja de casos de mala praxis relacionada con la medicación, esta cuestión es un problema que afecta a todas las especialidades médicas y entornos sanitarios.



Brevemente, el caso es el siguiente: un hematólogo trata a un paciente anticoagulado, por sustitución de válvula aórtica metálica, durante 14 años con Sintrom, con oscilaciones en los estudios pero sin mayores problemas, al menos que el paciente los advirtiera. Las oscilaciones en los análisis de laboratorio residen básicamente en que, durante períodos más o menos variables, los resultados daban por debajo o por encima del rango.
Después de 14 años, el médico decide hacer una prueba con Walfarina, otro método anticoagulante, y el paciente fallece al tercer día de haber comenzado el tratamiento por hemorragia meningeo-encefálica.
Pregunta: ¿puede la decisión del cambio de medicamento haber determinado, de algún modo,el desenlace?
Lo que plantea es una cuestión pericial, debería ser un perito hematólogo el que fijara la influencia que pudo tener en el desenlace el cambio de medicamento o si se trata de una mera coincidencia temporal, si el cambio estaba o no indicado, si se informó adecuadamente al paciente, si el cambio de medicación se llevó a cabo de manera adecuada y segura para el paciente